 بهداشت وسلامتی
بهداشت وسلامتی
آندومتریوزیس یک بیماری پیچیده و مربوط به سیستم ایمنی و یا هورمونی است که دختران و زنان را در سنین باروری گرفتار می کند. نام این بیماری از واژه "آندومتر" یعنی بافتی که سطح داخلی رحم را می پوشاند و هر ماه در دوره خونروی ساخته شده و ریزش می کند، گرفته شده است. در آندومتریوزیس یا به اختصار "آندو" بافتی شبیه آندومتر در مناطق دیگر بدن در خارج از رحم یافت می شود. در این مناطق، بافت آندومتریال به آنچه که به نام های ندولها، تومورها، لزیون ها (Lesion) کاشته ها (Implants) یا ضایعات (Growths) نامیده می شوند، تبدیل می گردد. این ضایعات می توانند باعث درد، نازایی و مشکلات دیر شوند.
شایعترین مکان های ضایعات آندومتریال در شکم می باشند که تخمدان ها، لوله های فالوپ، لیگمانهای محافظت کننده رحم، فاصله بین واژن و رکتوم، سطح خارجی رحم و پوشش حفره لگن را در گیر می سازند. گاهی اوقات، ضایعات در اسکارهای جراحی شکم، روی روده ها یا در رکتوم، روی مثانه، واژن، گردن رحم و فرج یافت می شوند. این ضایعات در خارج از محفظه شکم یعنی در ریه، بازو، ران و دیگر مناطق نیز پیدا شده اند ولی اینها خیلی معمول نیستند. اگر چه نسبتا نادر است ولی امکان دارد که آندو سرطانی هم باشد. تحقیقات اخیر نشان داده که دختران و زنان مبتلا به آندو، ریسک بالاتری برای ابتلا به سرطان دارند به ویژه سرطان های سینه و تخمدان و ملانوما.
این دلیل و نیز طبیعت آندو که در بسیاری موارد مختل کننده زندگی است، باعث می شود که دختران و زنان از علائم آن غافل نشوند. همانند پوشش داخلی رحم، ضایعات آندومتریال معمولا به هورمان های دوره قاعدگی پاسخ می دهند. هر ماه بافت ساخته شده ریزش پیدا کرده و باعث خونریزی می شود. به هر حال، بر خلاف آندومتر، بافت آندومتریال خارج رحمی راهی برای خروج از بدن ندارد و نتیجه آن خونریزی داخلی فساد خون و ریزش بافت از ضایعات آندومتریال، تورم مناطق اطراف و تشکیل بافت اسکار (Scar Tissues) است.
دیگر عوارض، بسته به نوع منطقه ضایعات می توانند بصورت پارگی ضایعات (که می تواند منجر به گسترش آندو به مناطق جدید شود)، تشکیل چسبندگی ها، خونریزی روده یا انسداد (اگر ضایعات درون یا نزدیک روده ها باشند)، تداخل در عمل مثانه (اگر ضایعات روی مثنانه یا داخل آن باشند) و دیگر مشکلات باشند. به نظر می رسد که علائم با گذشت زمان بدتر شوند در حالیکه در برخی موارد، دوره های بهبود موقت و بازگشت دوباره وجود دارد.
شایعترین علائم آندو، درد قاعدگی (کرمپ) پیش از پریود و هنگام آن (معمولا بدتر از کرمپ های قاعدگی نرمال)، درد حین فعالیت جنسی یا پس از آن، نازایی و خونریزی شدید می باشد. دیگر علائم ممکن است شامل خستگی، حرکات دردناک رودی معدی هنگام پریود، درد پایین کمر حین پریود، اسهال یا یبوست و دیگر ناراحتی های روده ای هنگام پریود است. بسیاری همراه با آندو، اختلالات ایمنی دیگری مانند آلرژی، آسم، اگزما و بیماریهای خاص خود ایمن را هم تجربه کرده اند. نازایی حدود 30% - 40 از زنان مبتلا به آندو را گرفتار می کند و با پیشرفت بیماری یک مسئله شایع است. میزان درد لزوما با وسعت یا اندازه ضایعات در ارتباط نیست. ضایعات کوچک (Petechial) در تولید پروستاگلاندین ها فعالترند که ممکن است توجیه کننده شدت علائم در بیماران دارای کاشته های کوچک باشد. پروستاگلاندین ها موادی هستند که در بدن تولید شده و درگیر اعمال گوناگون هستند و چنین تصور می شود که بسیاری از علائم آندو را ایجاد می کند.
علت آندو شناخته نشده است ولی تعدادی تئوری تا بحال پیشنهاد شده است: یک تئوری بنام قاعدگی برگشت کننده (Rettograde Menstruation) یا تئوری مهاجرت را راه لوله های فالوپ می باشد که هنگام قاعدگی مقداری از بافت های موجود در خون قاعدگی از میان لوله های فالوپ برگشت نموده داخل حفره شکم کاشته شده و رشد می کنند. عده ای از صاحب نظران عقیده دارند که همه زنانی که برگشت بافت موجود در خون قاعدگی را تجربه می کنند، یک مشکل سیستم ایمنی و یا مشکل هورمونی باعث می شود که این بافت ریشه دوایده و رشد نماید. در تئوری دیگر چنین بیان می شود که بافت آندومتریال از رحم به دیگر بخش های بدن از راه لنف یا خون گسترش می یابد. یک تئوری ژنتیکی هم می گوید که در خانواده های خاص ممکن است فاکتورهای مستعد کننده برای این بیماری وجود داشته باشند. تحقیقات انجام شده توسط انجمن از سال 1992 نشان داده که سموم محیطی مثل دیوکسین و PCB ها که در بدن همانند هورمون ها عمل می کنند و به سیستم ایمنی آسیب می رسانند، باعث آندو در حیوانات می شوند. در تئوری دیگر بیان می شود که بقایای بافت دوران جنینی ممکن است بعدا به آندو گسترش یابد یا اینکه برخی بافت های بالغ، توانایی خود را که در مرحله جنینی داشته اند حفظ کرده و تحت شرایطی خاص به بافت های تولید مثلی تغییر شکل دهند.
پیوند حین جراحی (Surgical Transplantation) در موردی به عنوان یک علت آندو بیان می شود که آندو در اسکارهای جراحی شکم یافت گردد، اگر چه در چنین اسکارهایی، آندو زمانی وجود دارد که امکان کاشتن تصادفی مستقیم (Direct Accidental Implantation) بعید بوده است.
تشخیص آندو معمولا قطعی نیست مگر آنکه بوسیله لاپاراسکوپی ثابت شود. لاپاراسکوپی یک روش جراحی است که تحت بیهوشی عمومی انجام می گیرد و شکم بیمار توسط گاز CO2 متسع می شود تا امکان بررسی راحت تر ارگان ها توسط لاپاراسکوپ (یک لوله با نوری داخل آن) که از طریق یک شکاف کوچک در شکم قرار داده می شود، وجود داشته باشد. با حرکت دادن لاپاراسکوپ گرداگرد شکم، جراح می تواند وضعیت ارگان های شکمی را چک کرده و کاشته های آندومتریال را مشاهده نماید، اگر دقت به خرج دهد. گاهی یک پزشک با معاینه لگنی می تواند کاشته های آندومتریال را تشخیص دهد و علائم اغلب وجود آندو را آشکار می سازند ولی کار شایسته ای نیست که بدون اثبات توسط لاپاروسکوپ ب درمان آندو پرداخت (برای مثال سرطان تخمدان برخی مواقع علائمی مانند آندو دارد.) لاپاراسکوپی همچنین محل، وسعت و اندازه ضایعات را نشان می دهد و می تواند به پزشک و بیمار در تصمیم گیری آگاهانه و بلند مدت در مورد درمان و حاملگی کمک کند.
با گذشت سالها، درمان آندو گوناگون شده ولی هنوز درمان مطمئنی پیدا نشده است. برداشتن رحم و تخمدان به عنوان یک درمان قطعی در نظر گرفته می شود ولی تحقیقات انجمن و دیگر محققان میزان بالایی از ادامه بیماری یا بازگشت دوباره را نشان داده است و به این دلیل زنان نیاز به داشتن آگاهی به مراحلی دارند که برای محافظت از خود باید آنها را اجرا نمایند. معمولا برای تسکین دردهای آندو، مسکن ها تجویز می شوند: {خوراکی مانند ایبوپروفن (Ibuprofen) و موضعی مانند مناستیل (Menastil)}. درمان با هورمونها با هدف توقف تخمک گذاری برای هر مدت ممکن انجام می شود و می تواند آندو را گاهی طی دوره درمان و گاهی برای ماه ها یا سالها به خاموشی ببرد. درمان های هورمونی شامل قرص های جلوگیری، داروهای پروژسترونی مانند مدروکی پروژستون (Medroxy Progesterone)، یک مشتق تستوسترون بنام دانازل (Danazol) و آگونیست های هورمون آزاد کننده گنادوتروپین مانند لوپرولاید (Leuprolide) می باشند. عوارض جانبی برای برخی زنان در همه انواع درمان های هورمونی مشکل آفرین است. از آنجا که حاملگی اغلب موجب بهبودی و تخفیف موقت علائم می شود و نیز چون اعتقاد بر این است که هر چه بیماری بیشتر طول بکشد احتمال نازایی بیشتر است، به زنان مبتلا به آندو اغلب توصیه می شود که حاملگی را عقب نیندازند. از سوی دیگر، مشکلات زیادی هم در مورد تجویز حاملگی برای درمان آندو وجود دارد. یکی اینکه خانمی ممکن است هنوز تصمیم به بچه دار شدن که یکی از مهمترین تصمیم های زندگی است، نگرفته باشد. او ممکن است فاقد عناصر ضروری (همسر، تمکین مالی و...) برای بچه دار شدن و پرورش بچه باشد. او ممکن است اصلا نازا باشد.
فاکتورهای دگیر نیز ممکن است تصمیم به حاملگی را مشکل تر سازند. خانم های مبتلا به آندو ممکن است میزان بالاتری از حاملگی خارج رحمی و سقط خود بخودی داشته باشند و یک مطالعه نشان داده که آنها حاملگی ها و زایمان های مشکل تری نیز دارند. تحقیقات همچنین ارتباط فامیلی در آندو را نشان داده است. در نتیجه خطر ابتلا به آندو در فرزند خانم مبتلا به این بیماری بیشتر است.
جراحی سنتی چه بصورت جراحی شکمی و چه از راه لاپاراسکوپ بصورت برداشتن یا تخریب ضایعات انجام می شود و می تواند باعث فرونشاندن علائم شده و باعث شود که در برخی موارد حاملگی اتفاق افتد. همانند دیگر درمان ها، به هر حال عود بیماری شایع است. جراحی از راه لاپاراسکوپ (Laparoscopy Operative) به سرعت جانشین جراحی بزرگ شکمی باز شده است. در جراحی با لاپاراسکوپ، جراحی با استفاده از لیزر، وسایل الکتریکی یا وسایل ظریف جراحی انجام می شود. جراحی کامل که بوسیله برداشتن رحم و برداشتن همه ضایعات و نیز تخمدان (برای جلوگیری از تحریک هورمونی بیشتر) انجام می شود در مواردی که بیماری دردسرساز و بسیار طولانی باشد ضروری خواهد بود. اگر چه بررسی های اندکی در خانم های مونوپوز انجام گرفته ولی عقیده بر این است که مونوپوز، فعالیت آندوی خفیف یا متوسط را پایان دهد. حتی پس از جراحی کامل یا مونوپوز، به هر حال یک مورد شدید از آندو می تواند بوسیله استروژن درمانی یا ادامه تولید هورمون دوباره فعال شود. برخی صاحب نظران پیشنهاد می کنند که پس از برداشتن رحم و تخمدان ها، برای مدت کوتاهی هیچ نوع استروژنی داده نشود. درمان های جانشین دیگر شامل رهیافت های تغذیه ای، ایمونوتراپی، طب سنتی چین، تکنیک های کنترل آلرژی و دیگر درمانهاست که توسط برخی مبتلایان به آندو بکار می رود. بررسی در مورد 4000 نفر از خانم های مبتلا به آندو نشان داد که برخی از این درمان ها در میان همه درمانهایی که قبلا آنها را امتحان نموده اند، موفق تر بودند.
دانستنی هایی در باره آندو:
آندو بدون شک یکی از پیچیده ترین بیماریهایی است که دختران و زنان را مبتلا می کند. با گذشت زمان، آموخته ها در مورد آن بیشتر شده و این دانش باعث شده که برخی فرضیات گذشته در باره بیماری دور ریخته شود. یکی از فرضیات آن بود که خانم های غیر سفید پوست معمولا دچار آندو نمی شوند ولی اکنون نشانن داده شده که حقیقت ندارد. زنان غیر سفید پوست اغلب از مراقبت های پزشکی جهت تشخیص آندو برخوردار نبوده اند. افسانه ای دیگر در باره آندو حاکی است که خانم های جوان به این بیماری دچار نمی شوند، گمانی که احتمالا از آنجا ناشی می شد که دختران نوجوان و خانم های جوان درد قاعدگی را با سکوت تحمل می کردند (که اغلب این درد از علائم آندو است) و تا هنگامی که بیماری به و ضعیت غیر قابل تحملی نمی رسید حاضر به معاینه لگنی نمی شدند.
همچنین در گذشته بر این باور بودند که آندو اغلب خانم های تحصیل کرده را مبتلا می کند اکنون می دانیم که اینان کسانی هستند که مراقبت های پزشکی بهتری دارندوبرای علائم بیماری خود توضیح مناسبی می خواهند. تصور دیگر که در طول زمان در باره آندو پیش آمده بود این است که یک بیماری جدی نمی باشد مثلا به دلیل آنکه همانند سرطان، کشنده نیست. به هر حال هر کس که پای صحبت تعدادی از مبتلایان به آندو در باره تجربیات واقعی آنها بنشیند بزودی در می یابد که اگر چه زندگی برخی توسط این بیماری نسبتا تأثیر نپذیرفته ولی بسیاری دیگر از درد شدید و استرس عاطفی رنج برده و قادر نبوده اند به فعالیت های روز مره ادامه دهند یا به سر کار روند و به دلیل بیماری، مشکلات مالی و ارتباطی زیادی را تجربه کرده اند. شاید به زودی روزی ما به این بیماری گیج کننده پی ببریم و آنگاه قادر شویم به همه این افسانه ها، دردها و خستگی هایی که همراه این بیماری اند پایان دهیم.
به امید آن روز...
چگونگی ایجاد سرطان سینه
سینه از انواع غدد مترشحه می باشد که وظیفه آن تولیدشـیـر اسـت. شیـر در قسـمـت نـرم و دالـبـر مـانــند سینه درست شده و توسط مجاری لوله ای شکل بــسمت نوک سینه ها هدایت می شود.
مانند سایر سلول های بدن سینه نیز بــطور متناوب رشد کــرده و زمانی را نیز به استراحت می پردازد. دوره رشد واسـتراحت توسط ژنهایی که در مغز قرار گرفته اند کنترل و اداره می شـونـد. هنـگامیکه ژنها دارای عملکرد مناسبی باشــند به خوبی توانایی کنترل رشد سلولها را دارند امازمـانیکه در عملکرد آنها نوعی ناهنجاری و یا بی قاعدگی بروز کند تسلط خود را بر روی رشد سلول ها از دست می دهند.
سرطان سینه در اثر رشد نابهنجار سلول های سینه به وجود می آید
سرطان به بافت طبیعی سینه وارد می شود، همچنین توانایی انتشار در سایر نقاط بدن را نیز دارد. سرطان به دلیل عدم عملکرد صحیح ژنها ایجاد می شود و تنها 10-15 درصد سرطان ها مادرزادی و موروثی هستند و 90 درصد دیگر به افزایش سن و نوع زندگی افراد بستگی دارند.
سرطان سینه از انواع بیماری های شایع در خانم ها می باشد. بر طبق آمار در سال 2005 در حدود 216000 نفر مبتلا به نوع حاد و 59390 نقر نیز دارای نوع مزمن آن می بوده اند. در هر خانمی ریسک ابتلا به سرطان سینه وجود دارد و این به نوعی جزء مشکلات خانم بودن به شما می رود. اما اگر نسبت به علائم آن آگاه باشید می توانید با دید بازتری نسبت به این قضیه برخورد کنید و خود را در مقابل آن ایمن کنید.
تصورات نادرست در مورد این بیماری
ریسک ابتلا به این بیماری تا چه اندازه شدید است؟ کدام شیوه درمان مناسب است؟ آیا مصرف داروهای ضد تعرق در ایجاد سرطان سینه نقش دارند؟
اگر نسبت به موضوعی آگاهی نداشته باشید ممکن است گیج و سردرگم شوید. اطلاعات نادرست نیز شما را از تشخیص به موقع و همچنین جلوگیری از رشد آن باز می دارد. پس خوب است تا به اطلاعات و آگاهی خود در این زمینه بیفزایید.
در این قسمت 10 تصور غلط رایج در مورد سرطان سینه ذکر شده است
1- این سرطان تنها در سالخوردگان بروز می کند
با افزایش سن ریسک ابتلا به سرطان نیز افزایش می یابد اما اینطور نیست که تنها خانم های مسن گرفتار این بیماری شوند. ریسک بروز این بیماری از آغاز تولد تا سن 39 سالگی 1 نفر از هر 231 نفر تخمین زده شده است یعنی در حدود 5/0 درصد از کل افراد به این سرطان مبتلا می شوند. در سن 40-59 سالگی این رقم 1 به 25 است ( برابر با 4 درصد) و در سن 60-79 سالگی 1 به 15 می باشد ( برابر با 7 درصد). فرض کنید که شما تا سن 90 سالگی هم زندگی کنید در یک چنین شرایطی رقم فوق 1 به 8 است ، یعنی رشدی بالغ بر 5/12 درصد.
2- اگر فاکتورهای ریسک را داشته باشید، بدون شک دچار این بیماری خواهید شد
دارا بودن یکی از فاکتورهای بیماری دلیل محکمی برای ابتلا به این بیماری محسوب نمی شود. این بیماری تنها در 60-80 درصد از زنانی که ناهنجاریهای ژنتیکی مختلفی را به صورت موروثی دریافت می کنند، بروز می کند و 20-60 درصد آنان نیز سراسر زندگی خود را بدون وجود سرطان سینه سپری می کنند.
3- اگر در خانواده شما پیش زمینه سرطان نباشد بنابراین شما از خطر ابتلا به آن در امان هستید
اما نه، اینطور نیست!
ریسک ابتلا به سرطان سینه در هر زنی وجود دارد. در حدود 80 درصد از کل بیماران سرطانی هیچ گونه پیش زمینه ای از بیماری در خانواده خود نداشتند. فرسوده شدن و افزایش سن نیز خطر ابتلا به بیماری را افزایش می دهد. درصد بروز بیماری در زنانی که پیش زمینه سرطان در خانواده آنها وجود دارد ممکن است تا اندازه ای کم و یا زیاد و یا اصلا هیچ گونه تفاوتی پیدا نکند. اما اگر باز هم نگران هستید می توانید با یک پزشک و یا یک متخصص ژنتیک مشورت کنید.
4- پیش زمینه وجود سرطان تنها باید از سمت خانواده مادری در نظر گرفته شود
وجود سرطان در خانواده مادری و پدری به یک اندازه بر روی فرد تاثیر می گذارد به این دلیل که نیمی از ژن ها از طریق مادر و نیمی دیگر از سوی پدر به شخص منتقل می شوند. اما درصد انتقال بیماری به فرزند از سوی مردی که دارای نا هنجاری های ژنتیکی است به مراتب کمتر از یک زن با همان خصوصیات ژنتیکی می باشد. برای وجود سرطان سینه در خانواده پدری شما می بایست در مورد زنان خانواده تحقیق کنید.
5- استفاده از داروهای ضد تعرق باعث ایجاد سرطان سینه می شود
هیچ دلیل علمی قطعی برای سرطان زا بودن داروهای کاهش دهنده تعرق و مواد بوبر زیر بغل وجود ندارد و ارتباط تصور شده بر اساس اطلاعات نادرست از آناتومی بدن و همچنین سرطان می باشد.
6- قرص های ضد بارداری باعث ایجاد سرطان سینه می شوند
قرص های جدید ضد بارداری دارای دوز پایینی از هورمون های استروژن و پروژسترون می باشند و هیچ مشکلی را برای شخص مصرف کننده ایجاد نمی کنند. اما قرص های ضدحاملگی که در گذشته مصرف می شدند در بعضی موارد به میزان بسیار کمی ریسک ابتلا به سرطان را در افراد مصرف کننده زیاد می کردند. افزودنی است که قرص های جدید ضد بارداری تا حدودی خطر ابتلا به سرطان تخمدان را نیز کاهش می دهند.
7- استفاده از غذاهای پرچرب باعث ایجاد سرطان سینه می شود
بررسی ها و مطالعات در این زمینه تا کنون قادر به تشخیص ارتباط بین غذاهای پر چرب و سرطان سینه نبوده است اما مطالعات مداوم برای روشن شدن این مطلب همچنان ادامه دارد. البته باید توجه داشت که پرهیز از غذاهای پرچرب خالی از لطف نبوده و مزایای بی شماری را به در بر دارد: کاهش کلسترول بد خون (لیپوپروتئین هایی با تراکم کم)، افزایش کلسترول خوب خون ( لیپو پروتئین های متراکم)، باز کردن فضای خالی در رژیم غذایی برای استفاده از غذاهای سالم و همچنین کنترل وزن. چاقی و اضافه وزن یکی از عوامل ابتلا به سرطان سینه می باشد، زیرا چربی ها خود یکی از عوامل افزایش دهنده استروژن می باشند، هنگامیکه استروژن بیش از اندازه طبیعی ترشح شود به خارج از تخمدان ریخته شده و سطح هورمون در تمام نقاط بدن افزایش پیدا میکند که این امر باعث ایجاد سرطان در نقاط مختلف می شود. اگر واقعا دارای اضافه وزن هستید و یا گرایش شدیدی به سمت چاقی در شما وجود دارد، برای شما پرهیز از غذاهای پرچرب گزینه خوبی محسوب می شود.
8- تست ماهانه سینه ها توسط خود فرد بهترین راه تشخیص سرطان سینه است
مطمئن ترین و معتبرترین راه برای تشخیص سرطان سینه عکسبرداری و ماموگرافی می باشد. ماموگرافی سرطان را در کوتاهترین بازه زمانی هنگامیکه هنوزقابل درمان است ، تشخیص می دهد. هنگامیکه سرطان با دست ها قابل تشخیص باشد آنقدر بزرگ شده که چندان نمی توان به درمان آن امیدوار بود. البته ما منکر اهمیت چک کردن سینه ها توسط خود شخص و یا مشاور درمانی نیستیم، 25 درصد سرطان های سینه از همین طریق شناسایی می شوند. 35 درصد نیز از طریق ماموگرافی و 40 درصد بقیه نیز هم از طریق تست شخصی و هم از طریق ماموگرافی تشخیص داده می شوند.
9- کسانی که ریسک بالایی در ابتلا به سرطان سینه دارند قادر به انجام هیچ گونه کاری در این خصوص نمی باشند
چندین راه متفاوت برای کاهش- اما نه حذف به طور کامل- ابتلا به سرطان سینه در خانم هایی که ریسک بالایی دارند وجود دارد. این گزینه ها عبارتند از : تغییر در راه و رسم زندگی، کم کردن استفاده از مشروبات الکلی، عدم استفاده از سیگار، ورزش کردن، انجام حرکات مدیتیشن و تمدد اعصاب . در مواردی که خطرات ناشی از بیماری بسیار زیاد است عمل جراحی می تواند مفید واقع شود. جراحی نیز انواع مختلفی دارد که از جمله آن برداشتن قسمت کوچکی از سینه و یا برداشتن کل تخمدان اشاره نمود. البته پیش از انجام چنین اموری شما می باست درصد ریسک خود را توسط یک پزشک متخصص تخمین بزنید.
10- با تشخیص سرطان سینه در بدن حکم مرگ شما صادر می شود
80 درصد از زنانی که دارای سرطان سینه بودند هیچ گونه علائمی در آنها بروز نمی کند (هیچ غده سرطانی در سینه و یا سایر گره های لنفاوی متصل به سینه یافت نمی شود) علاوه بر این 80 درصد بیماران نیز در حدود 5 سال و یا بیشتر قادر به ادامه زندگی بودند. حتی افرادی که دارای علائم سرطان نیز هستند برای مدت زمانی طولانی و بدون بروز هیچ مشکلی می توانند به زندگی خود ادامه دهند. همچنین باید توجه داشت که با پیشرفت علم پزشکی همواره داروهای امید بخش تازه ای وارد بازار می شود.
10 نمونه از بهترین راه های پیشگیری از سرطان سینه
1- در تست پزشکی سالانه خود، از پزشکتان بخواهید که ریسک ابتلا به سرطان سینه را در شما محاسبه کند. در حال حاضر چندین وب سایت به صورت آن لاین آماده ارائه چنین خدماتی هستند. یکی از این سایت ها:
www.breastcancerprevention.com
می باشد که سایت رسمی کمیته جلوگیری از سرطان سینه است.
2- اگر از ریسک متوسطی در ابتلا به بیماری برخوردار هستید، هر ماه سینه خود را به طور شخصی چک کنید. بهتر است این کار را از 20 سالگی شروع کنید. از سن 20-39 سالگی نیز هر 3 سال یکبار به کلینیک های تخصصی مراجعه کرده و از سلامت خود آگاه شوید و از سن 40 سال به بالا میبایست هر سال این کار را انجام داده و علاوه بر این ماموگرافی نیز انجام دهید.
3- اگر ریسک شما در ابتلا به این بیماری بالا است می بایست در مورد چگونگی انجام آزمایشات و فاصله زمانی بین آنها با پزشک متخصص مشورت کنید.
4- افرادی که دارای ریسک بالا هستند می بایست به عضویت یکی از کلنیک های درمانی درآیند تا در صورت بروز بیماری درمان سریعا آغاز شود.
5- وزن بدن خود را همواره متعادل نگاه دارید، هنگامیکه به سن شما افزوده می شود باید میزان کالری را در رژیم غذایی خود کاهش دهید و زمان ورزش و نرمش را زیاد کنید.
6-در طول روز در 6 وعده غذایی از میوه ها و سبزیهای تازه استفاده کنید. البته اگر این تعداد را به 9 مرتبه در روز افزایش دهید کار بی نظیری را انجام داده اید.
7-به دنبال راههایی باشید که بدن شما را همواره به فعالیت وادارند چه در محیط کار، چه در خانه و چه اوقات فراغت.
8- اگر جزء افراد سیگاری هستید، همین حالا کشیدن سیگار را متوقف کنید.
9-اگر مادر، خواهر و یا دختر شما سرطان سینه دارند نزد مشاور ژنتیکی رفته و آزمایشات اولیه را انجام دهید.
10- اگر در تست ژنتیک معلوم شد که شما حامل ژن جهش یافته سرطان نوع 1 یا 2 هستید با پزشک خود در مورد روش های پیشگیری و درمان مشورت کنید. ابتدا می توانید از داروها و در نهایت شیمی درمانی استفاده کنید. به خاطر داشته باشید که شیوه های درمان بسیار گسترده اند.
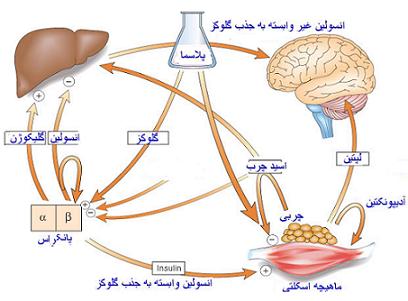
| دیابت قندی (Diabetes Mellitus) نوعی بیماری است که در اثر افزایش غلظت گلوکز خون ایجاد میگردد که این افزایش گلوکز در اثر نبود انسولین در خون یا نقصان گیرندههای انسولین در سلولهای جذب کننده گلوکز ، بوجود میآید. این بیماری حالت ارثی و اکتسابی دارد. |
 |
 |
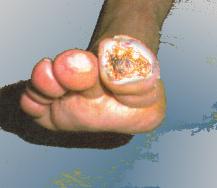 |
واریس بیماری است که در طی آن دیواره وریدها دچار تورم و برآمدگی پیاز مانند میشوند. این مشکل به طور عمده در دیواره وریدهای قسمت تحتانی ساق پا دیده میشود. هر ورید یا سیاهرگ دارای دریچههای کنترل کننده جریان خون است. واریس هنگامی رخ میدهد که این دریچهها دچار نارسایی شده باشند و به فعالیت طبیعی خود ادامه ندهند. یکی از علل به وجود آورنده این حالت، فشارهای درون لوله گوارشی مثلا به دلیل ابتلا به یبوست است. بعضی از سیاهرگهای واریسی به طور عمیقی درون ساق پا قرار داشته و قابل مشاهده نیستند.
واریس میتواند منجر به کاهش تامین مواد مغذی برای پوست و ماهیچه شود و در نتیجه قانقاریا و زخم ایجاد کند.
علامت اصلی این بیماری درد و تورم خفیف در قوزک پا و بد منظره شدن ناحیه مبتلا به واریس است. برخی مواقع نیز هیچ علامتی مشاهده نمیشود.
روشهای درمانی شامل پوشیدن جورابهای محکم مخصوص واریس و نشستن در حالتی است که پاها در سطحی بالاتر از قلب قرار داشته باشند (به طور مثال قرار دادن پاها بر روی یک صندلی در حالت نشستن و یا دراز کشیدن بر روی زمین). در اغلب موارد برای برطرف کردن مشکل واریس، عمل جراحی مورد نیاز است.
چه غذاهایی مفید هستند؟
برطرف کردن یبوست گام نخست در بهبود این بیماری است. یبوست فشار وارد بر سیاهرگهای ساق پا را افزایش میدهد و منجر به تشکیل واریس میشود. رژیم غذایی غنی از فیبر سبب کاهش یبوست و پیشگیری از بروز واریس میشود
ـ برای حجیم کردن مدفوع و پیشگیری از یبوست مصرف غلات صبحانه سبوس دار، نان سبوسدار، پاستا و برنج توصیه میشود. غلات غنی از فیبر نامحلول، مدفوع را حجیم کرده و آب را در خود نگه میدارند. مدفوع حاصل شده نرمتر و بزرگتر بوده و آسانتر از دستگاه گوارش عبور میکند. بدین ترتیب فشار کمتری به وریدهای پا وارد میشود. این نکته حائز اهمیت است که افزایش دریافت فیبر در رژیم غذایی باید همراه با افزایش دریافت آب، حداقل به میزان 6 لیوان در روز باشد.
ـ سبزیجات دارای برگ سبز و انواع کلم به وسیله تامین فیبر نامحلول به ویژه در طول دوران بارداری اهمیت دارد. چرا که در این زمان، سطوح بالای هورمون پروژسترون سبب آهسته کردن انقباضات روده بزرگ میشود و احتمال بروز یبوست را افزایش میدهد.
ـ مرکبات به ویژه پرتقال و گریپ فروت همچنین شاتوت، توت فرنگی، فلفل دلمه و انواع سبزیجات دارای برگ سبز تامین کننده ویتامین ث هستند. این ویتامین برای حفظ استحکام کلاژن ضروری است. کلاژن مادهای است که به حفاظت از دیواره رگها کمک می کند . فقدان ویتامین ث در رژیم غذایی منجر به پارگی وریدهای کوچک و بدتر شدن واریس وریدها میشود.
ـ مصرف عصاره شاتوت در افراد دچار واریس سبب کاهش نشت دیواره نازک رگهای خونی میشود. این عصاره دارای آنتی اکسیدانهایی به نام آنتوسیانیدین است. آنتوسیانیدین به بهبود بافت پیوندی آسیب دیده کمک میکند. مصرف میوه شاتوت نیز اثر مشابهی در رفع این مشکل دارد.
- مغزها دانه ها و ماهی های روغنی حاوی اسید های چرب ضروری هستند که مصرف مقداری از این غذاها به طور روزانه برای کمک به استحکام دیواره وریدها ضروری است.
از چه غذاهایی باید پرهیز کرد؟
ـ کره، مارگارین، روغنها، کیک، شیرینی، شکلات، پای و بیسکویت سرشار از چربی بوده و تامین کننده مقدار زیادی انرژی هستند که احتمال افزایش وزن و واریس وریدی را افزایش میدهند.
ـ هر غذایی که به طور تجربی سبب بروز یبوست میشود باید به میزان کمتر و یا به طور ترکیبی همراه با غذاهای ملین مصرف شود (اصلیترین مواد غذایی ملین شامل آلو، انجیر و زرشک است).
چند نکته:
ـ کاهش وزن اضافی برای افرادی که اضافه وزن دارند ضروری است. فشار وارد به رگها در نتیجه حمل چربی اضافی بدن با افزایش خطر واریس مرتبط است
ـ ورزش منظم به سوزاندن انرژی اضافی و همچنین درمان واریس کمک میکند.